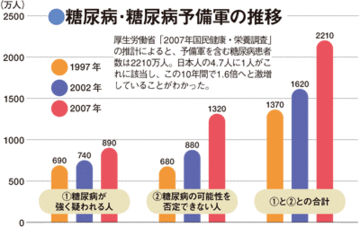
目覚ましく進歩した
インスリン治療
 |
| 門脇 孝(かどわき・たかし) 東京大学大学院医学系研究科糖尿病・代謝内科教授。東京大学医学部卒業。同大学付属病院第3内科入局後、米国国立衛生研究所客員研究員、東京大学大学院医学系研究科糖尿病・代謝内科助教授を経て、2003年から現職。(社)日本糖尿病学会理事長 |
治療面でも生活習慣の改善が中心ですが、血糖の代謝状態に応じて、飲み薬やインスリン療法を行ないます。その際、非常に重要なのが、「先手、先手の早期治療」です。
糖代謝の悪い状態が続くと、インスリンを分泌する膵臓のβ細胞の機能が次第に低下します。早期治療のタイミングを逃して、ひとたびβ細胞の機能が衰えると、治療手段も限られたものになってしまいます。
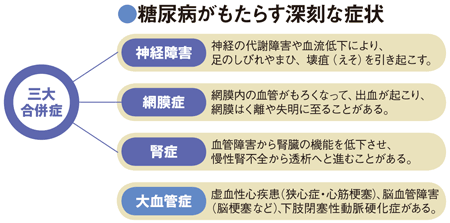
血糖コントロールが悪化すると、免疫機能が低下して感染症にかかりやすくなったり、それが長期に続くと、三大合併症という細い血管の障害や大血管症という動脈硬化による疾患など、合併症リスクはぐんと高まります。
逆に、早期から血糖値をコントロールする手段を導入すると、β細胞の分泌機能を保持しながら治療が進められます。血糖値が改善して安定すれば、薬も注射もやめることが可能です。
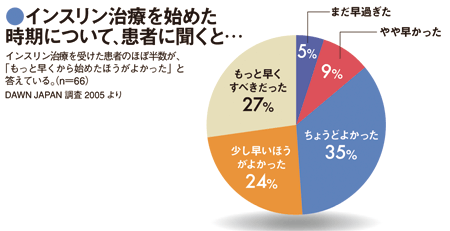
ここ30年、インスリン療法は目覚ましく進歩しました。かつてのインスリン製剤は、アレルギーや抗体ができて効かなくなることがありました。しかし、ヒトのインスリンと同じ構造のヒトインスリン製剤や、速効性や持続性を高めたインスリンアナログ製剤の登場で、体重増加や低血糖などの副作用の心配も減り、早期から食後高血糖を抑え、血糖コントロールを行なうことが可能になったのです。注射の痛みや負担も驚くほど軽減され、多くの患者さんが「早くやればよかった」と言います。
現状ではヘモグロビンA1c(エーワンシー)が9%を超えた段階でインスリン療法を導入するケースが多いようですが、その場合、目標値の6.5%に戻すには相当な努力を要します。統計から判断すると、7.5%程度の比較的早期段階で導入すると目標達成の可能性が大きく、長い将来にわたって合併症を低減できることがわかってきています。この効果は「レガシーエフェクト(遺産効果)」と呼ばれています。