これまでわが国における医療と介護の改革の全貌を点検してきたが、ますます高齢化が進む日本が参考にすべき国がある。それがオランダとイギリスだ。今回からは、高齢化率は低いものの改革が進んでいるこの二国の現場を検証し、将来の日本のモデルとなるような具体例を示していきたい。まずは家庭医の制度から見ていこう。
どの病院でも治療を受けられる日本
地域内で必ず受診するオランダ・英国
日本の医療・介護改革の基本は「地域包括ケアシステム」の実現である。国は団塊世代が75歳以上となる2025年を目標に達成させようとしている。都道府県でなく、より住民に近い市町村が主導し、同じ地域でこれまでの暮らしを最期まで全うできるように医療と介護の連携を図ろうというものだ。厚労省は「植木鉢モデル」を描いて市町村に説明している。
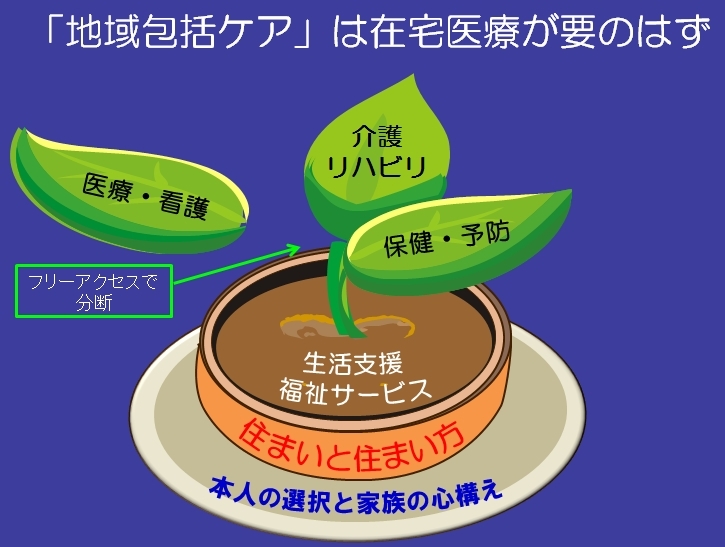
だが、現在の日本の医療システムでは地域包括ケアの実現は難しい。高齢者が介護保険サービスを受ける前には必ず医師の診断を受ける。転倒による大腿部骨折や脳梗塞、くも膜下出血などの脳卒中、それに認知症などいずれの場合も、まず医療機関に赴く。その際、どんなに遠くてもどこの医療機関でも自由に受診できる。これが、フリーアクセスと言われるものだ。
治療を終えると、自宅に戻ってケアマネジャーが作るケアプランに沿った介護保険サービスを受ける。ケアプラン作成時にはヘルパーなど各種サービスの担当者を集めた会議を開いて、医師も加わり診療内容を説明することになっているが、その医師が都道府県をまたぐような遠隔地の大病院だとうまくことは進まない。
ケアマネジャーが遠隔地の医師と簡単に連携を取るのは難しい。地域包括ケアが出だしのところからつまずいてしまう。フリーアクセスが続く限り、医療と介護の連携が机上の空論となりがちだ。
だが、欧州諸国では原則としてフリーアクセスを認めていない。住民はすべて地域内の診療所を家庭医と決め、その診療所でしか受診できない。手術や入院が必要ならば、家庭医の判断で第二次医療機関の大手病院を紹介される。こうした家庭医制度が最も充実しているのがオランダとイギリスだと言っていいだろう。
車で約15分圏内、全医療の95%をカバー
住民の生活に深く関わるオランダの家庭医
現地を訪ねて家庭医の仕事ぶりを追った。
オランダの首都、アムステルダム。長年家庭医を続けてきたウイレム・ヴェンネマン医師に、家庭医の診療内容を聞くと、「一言で言えばどんな医療でも拒みません。安楽死の要望に判断を下すのも、われわれ家庭医の重要な仕事です。辛いですけどね」と話す。
医師が致死薬を投与する安楽死も医療行為の一環で、究極の緩和ケアとみなされているからだ。







