がん患者は終末期をどのように過ごしているのでしょうか(写真はイメージです) Photo:PIXTA
がん患者は終末期をどのように過ごしているのでしょうか(写真はイメージです) Photo:PIXTA
がん患者総数は約313万人に上るという。国立がん研究がんセンターが、今から5年以内にがんと診断され、生存している患者数を推計した。今後ますます増えていくとみられる。
年間の新規がん患者が100万人時代を迎え、増勢は止まらないからだ。毎年生まれる子どもの数より多い。2016年に新たにがんと診断された患者数が99万5132人だったと厚労省が1月16日に発表した。
一方、がんで亡くなる人は17年に約37万人。総死者数134万人のうち28%を占め、死因別でみると断然第1位である。「国民の2人に1人ががんになり、3人に1人ががんで死ぬ」と言われる。がんの発症は早晩「日常的な出来事」に近づくだろう。
「がん患者の終末期」が遺族調査で明らかに
約3割が亡くなる1ヵ月前に「痛み」
治療法や副作用対策は日進月歩で進んでいるが、患者がどのような状態で終末期を過ごしているかはほとんど明かされなかった。そこへ国立がん研究センターが昨年の12月26日に、がん患者遺族対象の初の全国調査を公表した。1630人という多数からアンケートの回答を得ており、大勢を判断できるだろう。
まず、痛みや苦痛について。
がんは痛みで苦しみながら死ぬ不治の病とずっとみられてきた。長らく本人への告知がなされなかったのもそのためといわれる。今でも、同様の思い込みは強い。
だが、一方で痛みを解消する緩和ケアの普及が政策として推進されてきた。2016年にがん対策基本法が改正されて緩和ケアの一段の強化がうたわれ、緩和ケア研修会標準プログラムも策定された。研修会参加医師は10万人を超えている。
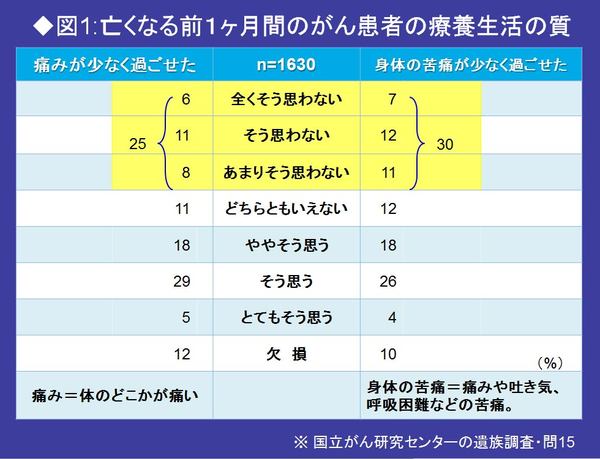
今回調査では、患者が亡くなる前1ヵ月間に「痛みが少なく過ごせた」と「身体の苦痛が少なく過ごせた」という質問がある。それに対して、「全くそう思わない」「そう思わない」「あまりそう思わない」の合計は、25%と30%に上った(図1)。
「痛み」とは、体のどこかが痛いこと。「身体の苦痛」とは、その痛みを含めて吐き気、呼吸困難、おなかの張りなどの苦痛を指す。