
『世界中の医学研究を徹底的に比較してわかった最高のがん治療』が、いまがん関係者の間で大きな話題になっている。「医療データに精通した疫学研究者、日々患者を診る腫瘍内科医、がん新薬の開発者の組み合わせは、さながらがん情報のドリームチームの感がある」(2020/4/11 毎日新聞朝刊)、「がんの専門医の間ですこぶる評判が良かった」(2020/5/11 下野新聞)とメディアも絶賛。がんになる前から読んでおきたい本として注目を集めている。
よく見かける「こうしたらがんが消えた!」といった派手な本とは違い、「正しさ」にこだわった、ある意味地味なこの本が刊行された背景には、「トンデモ医療が氾濫する日本の中に、正しい情報を広めたい」という筆者らの強い思いがあった。今回は、がんに関する情報の中でも特に誤解が多いがん検診について、PCR検査とからめて著者の1人である勝俣範之 日本医科大学教授に解説してもらった。(取材・構成/樺山美夏)
知られざる
がん検診のデメリット
――がんが早期発見できれば、早く治療ができると思って、半年から1年おきにがん検診や人間ドックを受けている人は多いと思います。私も、2年に1度は自治体が行っているがん検診を受けるようにしているのですが、もっと回数を増やしたほうがいいでしょうか。
勝俣 では逆に質問です。がん検診を受けるのは、がんを早期発見するためである。○か✕か?
――○?
勝俣 ✕なんですよ。がん検診は、がんによる死亡率を減らすために行うもので、がんの早期発見、早期治療が目的でやるものではないんです。これはすごく誤解されている問題で、医師でも、早期発見しさえすればよいと考えている人も多いのが現状です。
がんには、数カ月で急速に進行するがんもあれば、進行が非常に遅いのんびりがん、進行しないがんもあります。たとえば、進行が速いがんには、急性白血病、小児がん、胚細胞性腫瘍、一部の進行が速い固形がん、すなわち、卵巣がんや乳がん、消化器がんなども含まれます。これらは、半年ごとに検診を受けても見つからない場合があります。ひとえにがんと言っても、急速に進行するがんから、非常に進行がゆっくりながんまでさまざまであり、同じがんの中にも、急速ながんと、ゆっくりながんが入り混じっています。
のんびりがんの代表は前立腺がん、進行しないがんの代表には甲状腺乳頭がんがあります。これは定期的な検診で見つかることがありますが、放っておいても症状が出ることはなく、亡くなることもありません(図表1)。のんびりがんばかりを早期発見しても、もともと進行せず、死亡しないがんですから、早期発見しても、あまりメリットはないことになります。
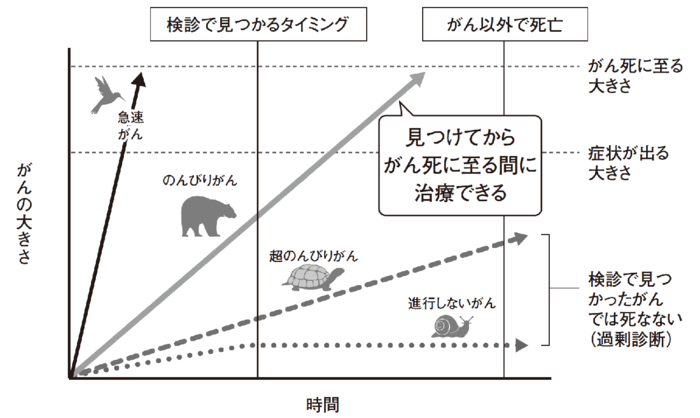 図表1 進行度によるがんの分類
図表1 進行度によるがんの分類注1より筆者ら作成
Overdiagnosis?
https://prevention.cancer.gov/news-and-events/infographics/what-cancer-overdiagnosis
勝俣 ですから、単に何でも検診を受けて、少しでも早期発見しておけばよいものではないんです。韓国で甲状腺がん検診を始めたら、甲状腺がんで発見された人がものすごく増えたのですが、死亡率がまったく減少しなかったので、甲状腺がん検診がまったく無効であったと報告された(注2)ことは有名な話です。
しかし、検診を受けたがために、こういった命に関わらないがんが見つかって、治療の必要がないのに過剰な治療をされることが多い(過剰診断・過剰治療といいます)のです。進行しないがんの治療でも、体にメスを入れたり、薬を投与されるので、不必要なダメージを受けることになります。
同じがんでも、たとえば乳がんの中には、急速に進行する乳がんもあれば、進行が非常にゆっくりな乳がんもあります。色々な進行速度のがんが混じっているのです。検診が有効ながんというのは、検診しなければがんで死亡したかもしれない、図表1の「のんびりがん」の割合が多いがんなのです。
――では、本にも書いてあるように、命にかかわる代表的ながんの検診を受けるだけでいいのでしょうか。具体的には、「胃がん、大腸がん、肺がん、子宮頸がん、乳がん」の主要五大がん(図表2)が、検診を受けるべきがんだと?
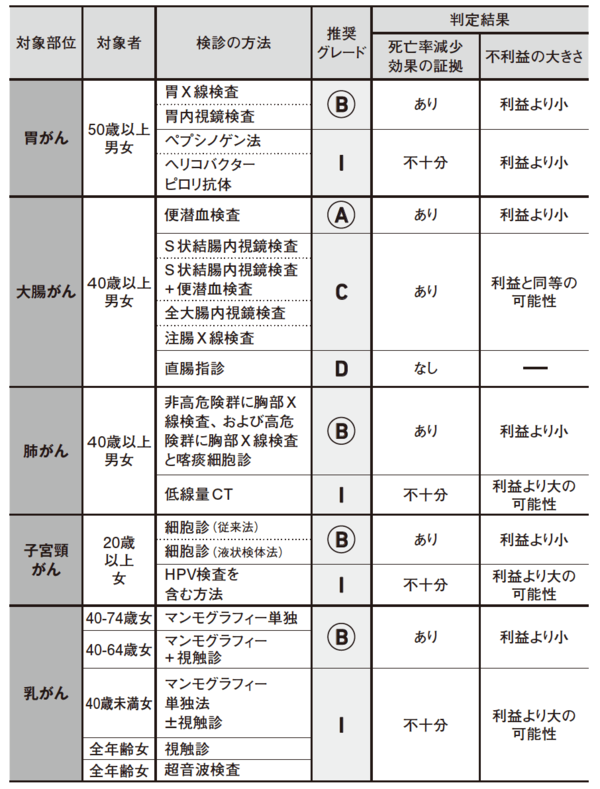 図表2 日本で推奨されているがん検診
図表2 日本で推奨されているがん検診注3より筆者ら作成
勝俣 そうです。なぜなら、その5つのがんは検診により、がんの死亡率を減らすことが示されているがんになります。ただ、図表2をよく見てください。これらすべてのがんで、すべての年齢の方に推奨されているわけではありません。
たとえば、乳がんなどは、40歳から74歳までにマンモグラフィー検診が推奨されていますが、逆に言うと、40歳未満の方には、死亡率減少効果は示されていないので、推奨できないということなんです。
がん検診と新型コロナのPCR検査の共通点
勝俣 がん検診と新型コロナのPCR検査についての考え方には、共通点があると思います。日本では、PCR検査が少なすぎる、早期発見が大事だ、とヒステリックになっている方がたくさんいますが、無症状の人にまで幅広くPCR検査をすることで、新型コロナでの死亡率が低下したという明らかなエビデンスは今のところ報告されていません。
それはがんも同じで、すべてのがんに、検診が有効なわけではありません。死亡率を低下させるという明らかなエビデンスがないのに、むやみにがん検診を受けて、早期発見、早期治療する必要はないのです。むしろ命にかかわる代表的な5つのがん検診だけ受けて、死亡率を下げることのほうが大事なんですよ。
――新型コロナウィルスのPCR検査は、偽陽性とか、陰性のあと陽性になったりとか、信憑性に欠けるケースが多い印象があります。そういう意味では、がん検診も、100%正確に検査できるわけではないのですよね。
勝俣 そうです。自治体が行っている5つのがん検診でも、見落とし、見逃しはありますし、偽陽性(がんでないのに、がんと診断してしまうこと)もよくある話ですからね。検診では、少しでもがんの疑いがある場合、見落としが怖いので、念のためがんと診断することがあります。そのため、偽陽性が多くなります。いったん陽性と診断されてしまいますと、その後「要精密検査」となり、色々な精密検査を受けることになりますが、最終的にがんでなかったとされることがあります。
――では、全身のがんを検査することができる十万円前後するPET検査も受ける必要はないですか?
勝俣 PETでのがん検診は、死亡率減少効果も証明されておらず、すすめる根拠はありません。国立がん研究センターの研究では、PET検査は従来の検査に比べて、感度が17.8%と低かったと報告されています(注4)。つまり、従来検査ではがんが見つかるのに、PET検査では見落とされているという偽陰性率が82.2%と高かったのです。
よく人間ドックなどで行われている腫瘍マーカー検査も、同様に、がん検診としてのエビデンスはありませんので、おすすめできません。また、最近では、血液の中のがんの遺伝子検査をして、超早期発見ができると謳ってビジネス化されているようなものまで一部に見受けられますが、このようなものも、有効性はまったく証明されていません。
結局、がんの予防、検診も大事なんですが、まだまだ限界があり、がんになることは避けることはできません。2人に1人はがんになるわけですから、そのことを自覚して、がんになったあとのことを考えたほうがいいと思います。
――確かに、今まで先生の話を伺ってきて、がんを怖がったり、がんに勝とうと思うのではなく、がんと共存していく覚悟をしたほうがいいように思いました。
「緩和ケア」は「最後の手段」ではない
勝俣 共存っていう考え方はすごく大事なんですよ。では、ひとつ質問です。緩和ケアはがんの標準治療である、は○か✕か?
――先生の本によると、確か○でした。でも緩和ケアは三大治療ではないので、標準治療ではないと思っている人が多そうです。
勝俣 そう思いがちなんですが、「緩和ケア」は三大治療の次の4つ目の標準治療なんです。そこは読者のみなさんに、ちゃんと読んでほしいところなんですね。
――私も先生の本を読むまで誤解していました。緩和ケアは終末期医療で、がんの治療をあきらめた人が最後に受けるものだと。
勝俣 長年、緩和ケアには治療効果はないと考えられていたので、そういうイメージを持っている人が多いのです。しかし緩和ケアは、10年ほど前、研究結果で一部のがんに延命効果があることが報告されました(注5)。
三大治療と並行して、早い段階で緩和ケアを受けることを「早期緩和ケア」と言います。早期緩和ケアの延命効果は、その後の研究ではまだ完全には証明されていませんが、早期緩和ケアで確かに言えることは、がんの症状が抑えられるだけでなく、生活の質も向上することです(注6)。
 勝俣範之(かつまた・のりゆき)
勝俣範之(かつまた・のりゆき)日本の抗がん剤治療のパイオニア
日本医科大学武蔵小杉病院腫瘍内科教授、外来学療法室室長
富山医科薬科大学(現富山大学)医学部卒業後、国立がんセンター中央病院内科レジデント、同薬物療法部薬物療法室室長などを経て現職。『世界中の医学研究を徹底的に比較してわかった最高のがん治療』(ダイヤモンド社)『逸脱症例から学ぶがん薬物療法』(じほう)、『「抗がん剤は効かない」の罪』(毎日新聞社)など著書多数。



